溶連菌感染症にペニシリンが第一選択であるべき理由と考察
国内外のガイドライン6–8を参照しても、A群溶連菌感染症に対して、ペニシリン系抗菌薬が第一選択とされています。これにはいくつか理由があります:
- 急性リウマチ熱の予防効果を証明したのはペニシリン系抗菌薬のみ
- A群溶連菌への耐性は報告がない
- 第3世代セフェムの一部は低血糖のリスクがあるかもしれない
などが挙げられます。
リウマチ熱の予防効果を証明したのはペニシリン系抗菌薬のみ
まずは、抗菌薬がリウマチ熱の予防効果があるか検討したシステマティック・レビューとメタ解析の結果をみてみましょう9。
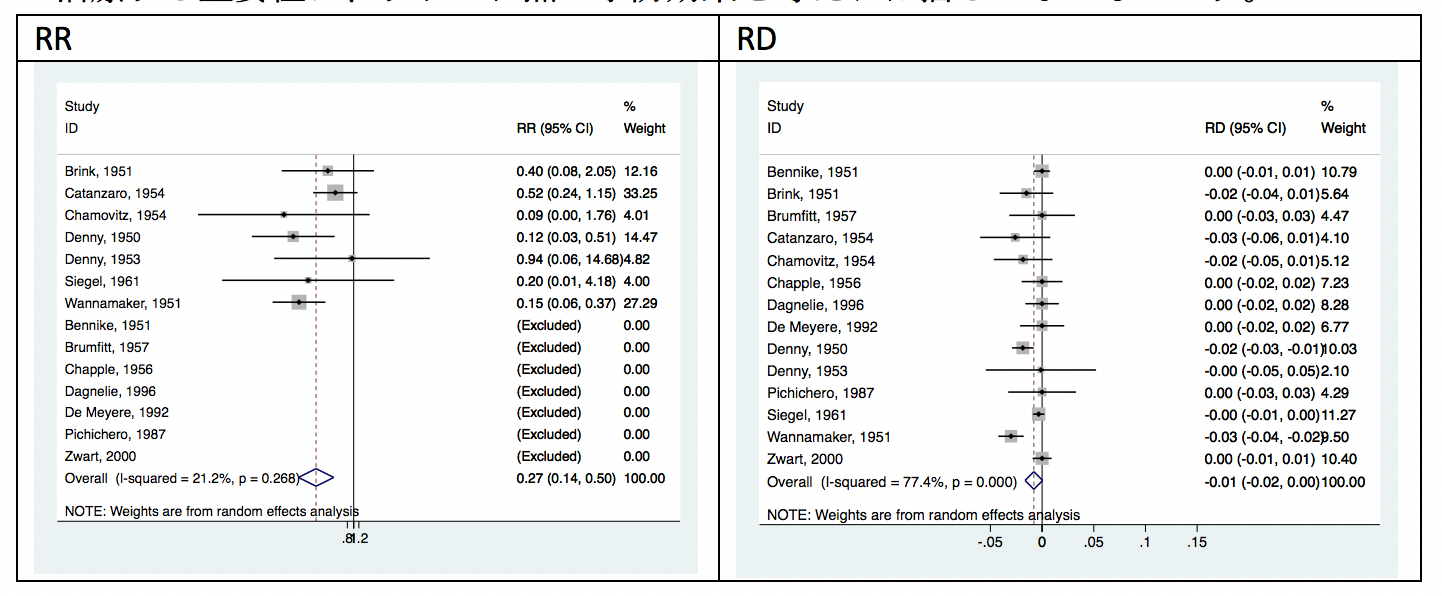
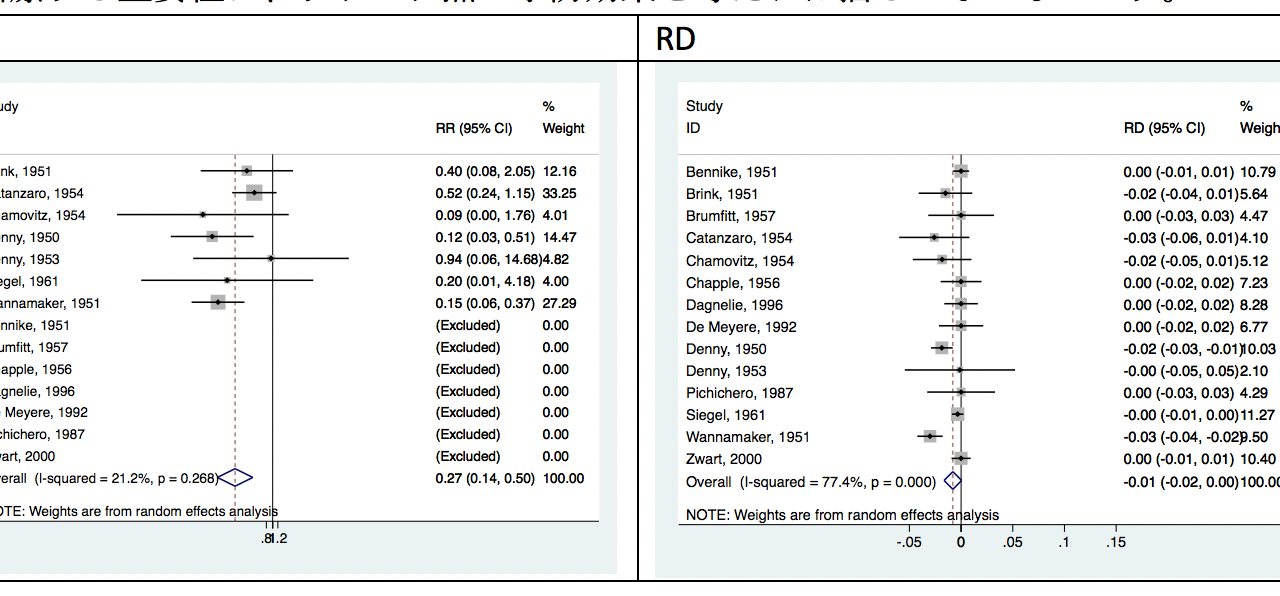
こちらの図は小児・成人の咽頭炎に対してペニシリン系抗菌薬単剤とプラセボを比較したメタ解析の結果になります。この結果によると、プラセボと比較して、ペニシリン系抗菌薬を使用した場合、2ヶ月以内の急性リウマチ熱発症リスクは0.27倍でした(RR, 0.27; 95%CI, 0.14〜0.50)。
RDで換算すると以下のようになり[RD, -0.008; 95%CI, -0.016〜0.001; NNT, 125]、リウマチ熱のリスクは0.8%ほど低下することが示唆され、NNTは125となりました。
リウマチ熱自体が比較的稀な疾患であるため、RDは小さくNNTは大きくでていますが、溶連菌感染症において抗菌薬で治療する重要性は、リウマチ熱の予防効果を考えれば揺るがないものです。
A群化膿性溶血レンサ球菌(GAS)はペニシリンへの耐性の報告は基本的にない
A群溶連菌でペニシリンvs. セファロスポリンを使用すべきかを議論する際に、抗菌薬に対する耐性を考慮する必要があります。
A群溶連菌の治療の第一選択として、ペニシリンが長く使用されてきましたが、国内外を含め、これまでペニシリンに耐性であった菌株の報告は基本的にはありません。
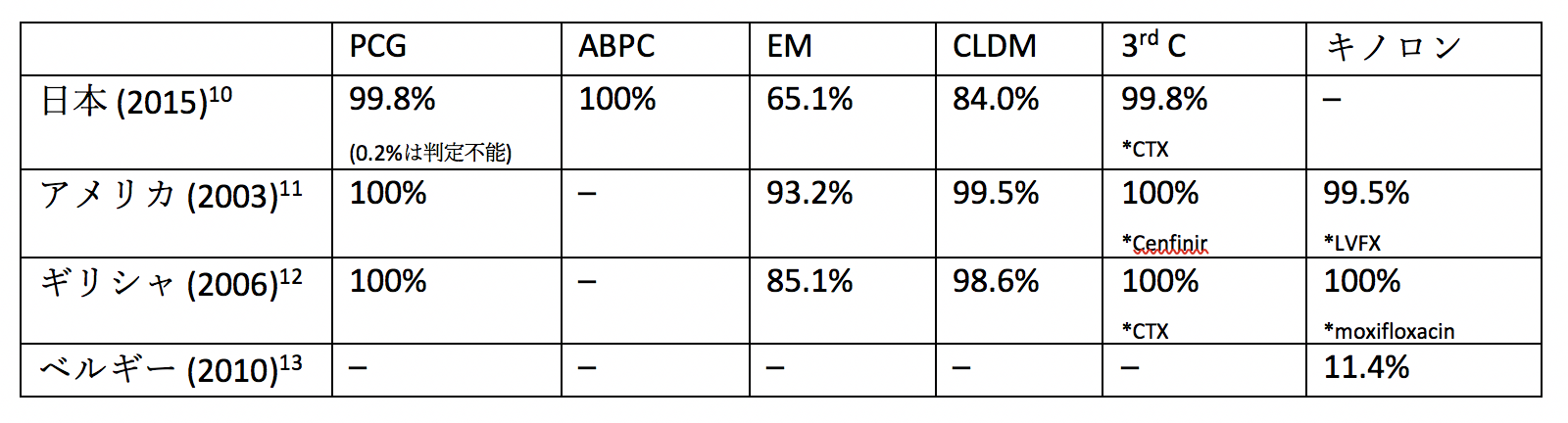
「基本的には」の裏には例外がありますが、実は日本国内からペニシリンに耐性であった2例の報告が2011年にあります14。こちらの報告に対し、詳細の調査をするようにレターも書かれていますが15、その後の返事はないままで、類似の報告は以降ありません。
ピボキシル基のある第3世代セフェムは低カルニチン血症/低血糖のリスクがあるかもしれない
ピボキシル基のある第3世代セフェム(以下参照)は、低カルニチン血症による低血糖が多数報告されています。

医学英文雑誌に掲載された、第3世代セフェム内服中に生じた低カルニチン血症・低血糖の症例報告や症例集積の結果となります。
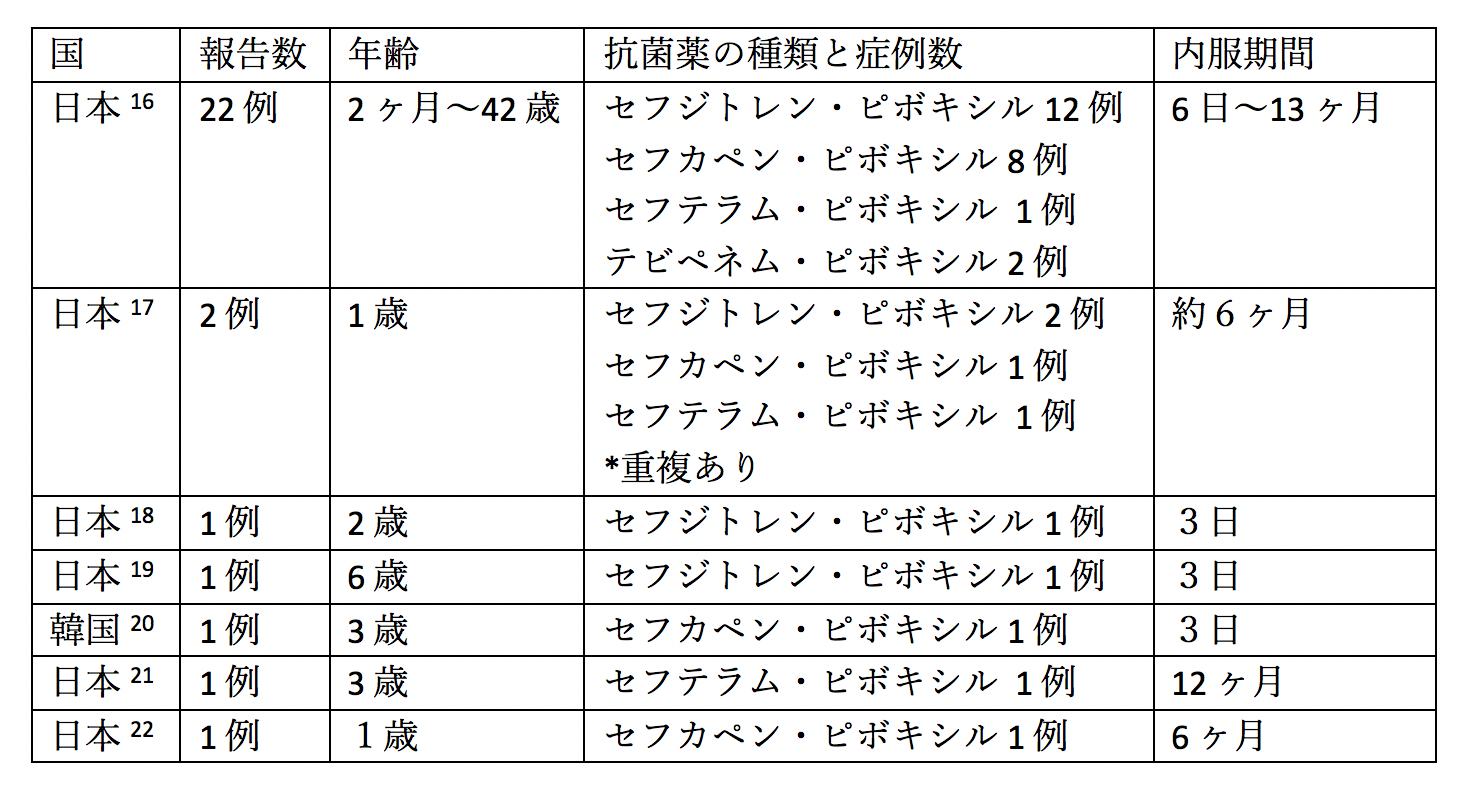 国内の和文医学雑誌を医中誌で検索しましたが、少なくとも14例の報告があり、13例は4歳以下の報告で内服11日〜4ヶ月で低血糖・低カルニチン血症状をおこしていました。長期間の内服している症例が多いのですが、3日間で低血糖を起こしている症例もあり、「5日間だから大丈夫」とする十分な根拠はないでしょう。
国内の和文医学雑誌を医中誌で検索しましたが、少なくとも14例の報告があり、13例は4歳以下の報告で内服11日〜4ヶ月で低血糖・低カルニチン血症状をおこしていました。長期間の内服している症例が多いのですが、3日間で低血糖を起こしている症例もあり、「5日間だから大丈夫」とする十分な根拠はないでしょう。
まとめ
- ペニシリンは急性リウマチ熱の予防効果を認めた唯一の抗菌薬である
- 第3世代セフェムを使用した場合、常在菌の耐性化リスク、低血糖のリスクがあるなどのデメリットがある
小児感染症のおすすめ本は以下:
参考文献
- Uda K, et al. Nationwide survey of indications for oral antimicrobial prescription for pediatric patients from 2013 to 2016 in Japan. J Infect Chemother. June 2019. doi:10.1016/j.jiac.2019.03.004
- Okubo Y, Michihata N, Morisaki N, et al. Recent patterns in antibiotic use for children with group A streptococcal infections in Japan. J Glob Antimicrob Resist. 2018;13:55-59. doi:10.1016/j.jgar.2017.11.004
- Casey JR, Pichichero ME. Meta-analysis of Cephalosporin Versus Penicillin Treatment of Group A Streptococcal Tonsillopharyngitis in Children. Pediatrics. 2004;113(4):866-882. doi:10.1542/peds.113.4.866
- Casey JR, Pichichero ME. Metaanalysis of short course antibiotic treatment for group A streptococcal tonsillopharyngitis. Pediatr Infect Dis J. 2005;24(10):909-917. doi:10.1097/01.inf.0000180573.21718.36
- Nakao A, Hisata K, Fujimori M, Matsunaga N, Komatsu M, Shimizu T. Amoxicillin effect on bacterial load in group A streptococcal pharyngitis: Comparison of single and multiple daily dosage regimens. BMC Pediatr. 2019;19(1):1-6. doi:10.1186/s12887-019-1582-8
- 日本小児呼吸器学会・日本小児感染症学会. 小児呼吸器感染症診療ガイドライン2017.
- Hersh AL, Jackson MA, Hicks LA. Principles of Judicious Antibiotic Prescribing for Upper Respiratory Tract Infections in Pediatrics. Pediatrics. 2013;132(6):1146-1154. doi:10.1542/peds.2013-3260
- Dellit TH, Owens RC, McGowan JE, et al. Infectious Diseases Society of America and the Society for Healthcare Epidemiology of America guidelines for developing an institutional program to enhance antimicrobial stewardship. Clin Infect Dis. 2007;44(2):159-177. doi:10.1086/510393
- Spinks A, Glasziou PP, Del Mar CB. Antibiotics for sore throat. Cochrane database Syst Rev. 2013;(11):CD000023. doi:10.1002/14651858.CD000023.pub4
- 厚生労働省院内感染対策サーベイランス. 院内感染対策サーベイランス.
- Richter SS, Heilmann KP, Beekmann SE, et al. Macrolide-resistant Streptococcus pyogenes in the United States, 2002-2003. Clin Infect Dis. 2005;41(5):599-608. doi:10.1086/432473
- Michos AG, Bakoula CG, Braoudaki M, et al. Macrolide resistance in Streptococcus pyogenes: prevalence, resistance determinants, and emm types. Diagn Microbiol Infect Dis. 2009;64(3):295-299. doi:10.1016/j.diagmicrobio.2009.03.004
- Van heirstraeten L, Leten G, Lammens C, Goossens H, Malhotra-kumar S. Increase in fluoroquinolone non-susceptibility among clinical Streptococcus pyogenes in Belgium during 2007-10. J Antimicrob Chemother. 2012;67(11):2602-2605. doi:10.1093/jac/dks281
- Ogawa T, Terao Y, Sakata H, et al. Epidemiological characterization of Streptococcus pyogenes isolated from patients with multiple onsets of pharyngitis. FEMS Microbiol Lett. 2011;318(2):143-151. doi:10.1111/j.1574-6968.2011.02252.x
- Kahn F, Rasmussen M. Penicillin-resistant Streptococcus pyogenes? FEMS Microbiol Lett. 2012;326(1):1-1. doi:10.1111/j.1574-6968.2011.02447.x
- Kobayashi H, Fukuda S, Yamada K, et al. Clinical Features of Carnitine Deficiency Secondary to Pivalate-Conjugated Antibiotic Therapy. J Pediatr. 2016;173:183-187. doi:10.1016/j.jpeds.2016.02.080
- Nakajima Y, Ito T, Maeda Y, et al. Detection of pivaloylcarnitine in pediatric patients with hypocarnitinemia after long-term administration of pivalate-containing antibiotics. Tohoku J Exp Med. 2010;221(4):309-313. http://www.ncbi.nlm.nih.gov/pubmed/20651467.
- Nakazaki K, Ogawa E, Ishige M, Ishige N, Fuchigami T, Takahashi S. Hypocarnitinemia Observed in an Infant Treated with Short-Term Administration of Antibiotic Containing Pivalic Acid. Tohoku J Exp Med. 2018;244(4):279-282. doi:10.1620/tjem.244.279
- Ito M, Fukuda M, Suzuki Y, Wakamoto H, Ishii E. Carnitine-related hypoglycemia caused by 3 days of pivalate antibiotic therapy in a patient with severe muscular dystrophy: a case report. BMC Pediatr. 2017;17(1):73. doi:10.1186/s12887-017-0835-7
- Jun JS, Lee EJ, Park HD, Kim HS. Systemic primary carnitine deficiency with hypoglycemic encephalopathy. Ann Pediatr Endocrinol Metab. 2016;21(4):226-229. doi:10.6065/apem.2016.21.4.226
- Okumura A, Morita M, Ikeno M, Abe S, Shimizu T. Acute encephalopathy in a child with secondary carnitine deficiency due to pivalate-conjugated antibiotics. Pediatr Infect Dis J. 2011;30(1):92. doi:10.1097/INF.0b013e3181fe3953
- Makino Y, Sugiura T, Ito T, Sugiyama N, Koyama N. Carnitine-associated encephalopathy caused by long-term treatment with an antibiotic containing pivalic acid. Pediatrics. 2007;120(3):e739-41. doi:10.1542/peds.2007-0339